Übersicht:
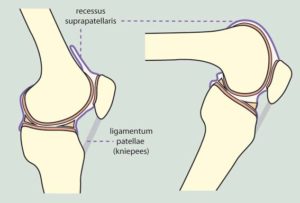
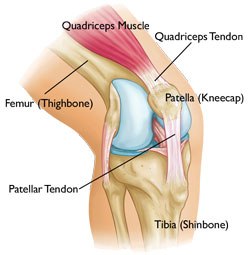
Beim Patellaspitzensyndrom handelt es sich um eine Überlastungsverletzung. Die Schmerzen kommen am distalen Patellapol, also unterhalb des Knies. Es handelt sich um eine Degeneration der Patellasehne, also spricht man von einer Tendopathie.
Früher sprach man oft von einer Entzündung und verschiedene Studien auf Mikroskopebene stritten sich darüber. Letzendendes gibt es eine kleine Begleitentzündung, es wird aber nicht empfohlen dem Patienten das so zu kommunizieren. 1
Nach längeren zu starken Reizen (siehe Reizstufenregel ) baut sich die Sehne vom starken weißen Sehnengewebe nach und nach in diffuses Kollagen Typ 3 um(gelb und eher „kreuz und quer“). Das ist nicht mehr ganz so belastbar und viel schlimmer, viel mehr neurovaskulär versorgt,was letztenendes zu den Schmerzen führt.
Brutal bei Tendopathien ist, dass man in den Schmerz hinein trainieren muss um den richtigen Reiz (Roux) zu setzen. Wer nichts tut baut noch mehr ab, wer zuviel macht baut auch mehr ab. Tendopathien sind häufig der Grund, warum Menschen mit ihrem Sport aufhören. In den USA leiden 5,8% aller Athleten und 22,5 % aller Volleyballer unter dem Jumpers Knee2
Klinik:
- Druckschmerzen unterhalb der Patella
- Schmerz bei Extension
- Dünne Patellasehne
- Schmerzen bei langem Sitzen, Treppensteigen, Kniebeugen, Springen, ganz klassisch: Kino
- Plötzliche Detonisation Quadrizeps „wegknicken“
Intrinsische Faktoren:
Es gibt ein paar Korrelationen, aber Achtung alle mit low evidence (siehe Kausalzusammenhang
- eingeschränkte Ischocuralmuskulatur + Quadrizepsmuskulatur 3
- Patellatracking und Patella alta
- Sprunggelenksinversion beim Landen ↑
- Hüftgelenksstellung und Knieflexion (Mann et al 2012)
- Gewicht ↑
- Fähigkeit hoch zu springen
Extrinsische Faktoren:
- Anzahl an Trainingstagen und Wettkampftagen korelliert mit Verletzung
- Harter Trainingsboden → mehr Verletzungen 4
- >4 Trainingstage in der Woche → mehr Verlertzungen 5
- Einzelsportler höheres Risiko als Leute mit mehreren Sportarten 6
Stadien:
| Phase | Blazina | Kennedy |
| I | Schmerz nur nach Aktivität | Schmerz danach |
| II | Schmerz am Anfang der Aktivität, Sport locker durchführbar | Schmerz am Anfang |
| III | Schmerz während und nach Aktivität, Probleme den Sport vernünftig auszuführen | Schmerz am Anfang, währenddessen und danach, aber Performance nicht behindert |
| IV | Ruptur | Schmerz am Anfang,währenddessen und danach und Performance beeinträchtigt |
Was teste ich?:
- Anamnese nach Alter, Patientengeschichte, Sportarten, Schmerzlokation
- Differentialdiagnose von: Chondropathia Patellae/patellofemorale Dysfunktion (eher diffuser Schmerz) // Synding Larsen Johansson (aseptische Knochennekrose distaler Patellapol → Röntgen) // Osgood Schlatter (AKN tub tibiae)
- BFU Knie
- Ganganalyse, Sprunganalyse, Laufanalyse
- Schonhaltungen?
- Visa Score → https://www.ouh.nhs.uk/oxsport/information/documents/TheVISAscore.pdf
Was tue ich?
- Stadium I → Load Management ! Trainingsplan überarbeiten / Pausen / Alternativen
- HSR high slow resistance Training
- Exzentrisches Training
- Stadium >3 → Load Management ! Pause vom Sport / Alternativen
- HSR high slow resistance Training
- Exzentrisches Training
- Mobilitytraining Hüftbeuger, Quadrizeps, Ischio, Gastrocnemius, Soleus
- Stärkung Abduktoren / Außenrotatoren

Den optimalen Trainingsreiz setzen wir mit einem decline board.
3 sekunden down 1 Sekunde up,möglichst viel Widerstand/ Schmerz darf und muss bis 5 VAS. Wenn kein Schmerz, dann Gewicht steigern.
Was kann ich noch tun? (assistiv)
- Eis intermittierend z.B. 3x10min
- Querfriktion
- Orthese
- Tape
- Joint by Joint : Sprunggelenk / Hüftgelenk? LWS ??
- Stoßwellentherapie
Was tue ich nicht?
- Iontophorese → keine Evidenz
- Cortison → kurze Hilfe, aber Patellasehne kann reißen
- Ultraschall → keine Evidenz
- Elektrotherapie → keine Evidenz
Zusammenfassung:
- Degenerative Sehnenkrankheit
- Je nach Stadium Sportpause
- Anpassung des Trainings und inklusion von exzentrischem Training / Dehnung / Abduktorentraining
- Training in den Schmerz VAS 0<5
- Progression, wenn kein Schmerz
- Evaluation Visa Score